![]()
- Como surge o câncer?
- Como é o processo de carcinogênese.
- O câncer no Brasil.
- Câncer do colo do útero.
- Câncer de mama.
- Câncer de próstata.
- Os perigos do melanoma.
- Conversando com o seu filho sobre câncer.
- Suporte psicológico no tratamento de câncer.
As células que constituem os animais são formadas por três partes: a membrana celular, que é a parte mais externa da célula; o citoplasma, que constitui o corpo da célula; e o núcleo, que contem os cromossomas que por sua vez são compostos de genes. Os genes são arquivos que guardam e fornecem instruções para a organização das estruturas, formas e atividades das células no no organismo. Toda a informação genética encontra-se inscrita nos genes, numa "memória química" - o ácido desoxirribonucleico (DNA). É através do DNA que os cromossomas passam as informações para o funcionamento da célula.
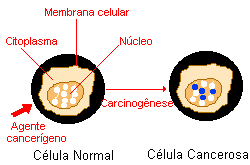
Uma célula normal pode sofrer alterações no DNA dos genes. É o que chamamos mutação genética. As células cujo material genético foi alterado passam a receber instruções erradas para as suas atividades. As alterações podem ocorrer em genes especiais, denominados protooncogenes, que a princípio são inativos em células normais. Quando ativados, os protooncogenes transformam-se em oncogenes, responsáveis pela malignização (cancerização) das células normais. Essas células diferentes são denominadas cancerosas.
Como se comportam as células cancerosas
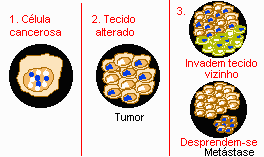
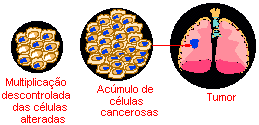
As células alteradas passam então a se comportar de forma anormal.
- Multiplicam-se de maneira descontrolada, mais rapidamente do que as células normais do tecido à sua volta, invadindo-o. Geralmente, têm capacidade para formar novos vasos sanguíneos que as nutrirão e manterão as atividades de crescimento descontrolado. O acúmulo dessas células forma os tumores malignos.
- Adquirem a capacidade de se desprender do tumor e de migrar. Invadem inicialmente os tecidos vizinhos, podendo chegar ao interior de um vaso sangüíneo ou linfático e, através desses, disseminar-se, chegando a órgãos distantes do local onde o tumor se iniciou, formando as metástases. Dependendo do tipo da célula do tumor, alguns dão metástases mais rápido e mais precocemente, outros o fazem bem lentamente ou até não o fazem.
- As células cancerosas são, geralmente, menos especializadas nas suas funções do que as suas correspondentes normais. Conforme as células cancerosas vão substituindo as normais, os tecidos invadidos vão perdendo suas funções. Por exemplo, a invasão dos pulmões gera alterações respiratórias, a invasão do cérebro pode gerar dores de cabeça, convulsões, alterações da consciência etc.
Fonte: Ministério da Saúde. Instituto Nacional de Câncer.
Coordenação Nacional de Controle de Tabagismo (CONTAPP).
"Falando sobre câncer e seus fatores de risco". Rio de Janeiro,
1996.
|
sobe^
|
Como é o processo de carcinogênese
O processo de carcinogênese, ou seja, de formação de câncer, em geral se dá lentamente, podendo levar vários anos para que uma célula cancerosa prolifere e dê origem a um tumor visível. Esse processo passa por vários estágios antes de chegar ao tumor. São eles:
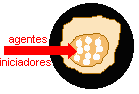
- Estágio de iniciação - É o primeiro estágio da carcinogênese. Nele as células sofrem o efeito dos agentes cancerígenos ou carcinógenos que provocam modificações em alguns de seus genes. Nesta fase as células se encontram, geneticamente alteradas, porém ainda não é possível se detectar um tumor clinicamente. Encontram-se "preparadas", ou seja, "iniciadas" para a ação de um segundo grupo de agentes que atuará no próximo estágio.
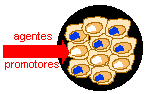
- Estágio de promoção - É o segundo estágio da carcinogênese. Nele, as células geneticamente alteradas, ou seja, "iniciadas", sofrem o efeito dos agentes cancerígenos classificados como oncopromotores. A célula iniciada é transformada em célula maligna, de forma lenta e gradual. Para que ocorra essa transformação, é necessário um longo e continuado contato com o agente cancerígeno promotor. A suspensão do contato com agentes promotores muitas vezes interrompe o processo nesse estágio. Alguns componentes da alimentação e a exposição excessiva e prolongada a hormônios são exemplos de fatores que promovem a transformação de células iniciadas em malignas.
- Estágio de progressão - É o terceiro e último estágio e se caracteriza pela multiplicação descontrolada e irreversível das células alteradas. Nesse estágio o câncer já está instalado, evoluindo até o surgimento das primeiras manifestações clínicas da doença.
Os fatores que promovem a iniciação ou progressão da carcinogênese são chamados agentes oncoaceleradores ou carcinógenos. O fumo é um agente carcinógeno completo, pois possui componentes que atuam nos três estágios da carcinogênese.
Como o organismo se defende
No organismo existem mecanismos de defesa naturais que o protegem das agressões impostas por diferentes agentes que entram em contato com suas diferentes estruturas. Ao longo da vida, são produzidas células alteradas, mas esses mecanismos de defesa possibilitam a interrupção desse processo, com sua eliminação subseqüente. A integridade do sistema imunológico, a capacidade de reparo do DNA danificado por agentes cancerígenos e a ação de enzimas responsáveis pela transformação e eliminação de substâncias cancerígenas introduzidas no corpo são exemplos de mecanismos de defesa. Esses mecanismos, próprios do organismo, são na maioria das vezes geneticamente pré-determinados, e variam de um indivíduo para outro. Esse fato explica a existência de vários casos de câncer numa mesma família, bem como o porquê de nem todo fumante desenvolver câncer de pulmão.
Sem dúvida, o sistema imunológico desempenha um importante papel nesse mecanismo de defesa. Ele é constituído por um sistema de células distribuídas numa rede complexa de órgãos, como o fígado, o baço, os gânglios linfáticos, o timo e a medula óssea, e circulando na corrente sangüínea. Esses órgãos são denominados órgãos linfóides e estão relacionados com o crescimento, o desenvolvimento e a distribuição das células especializadas na defesa do corpo contra os ataques de "invasores estranhos". Dentre essas células, os linfócitos desempenham um papel muito importante nas atividades do sistema imune, relacionadas às defesas no processo de carcinogênese.
Cabe aos linfócitos a atividade de atacar as células do corpo infectadas por vírus oncogênicos (capazes de causar câncer) ou as células em transformação maligna, bem como de secretar substâncias chamadas de linfocinas. As linfocinas regulam o crescimento e o amadurecimento de outras células e do próprio sistema imune. Acredita-se que distúrbios em sua produção ou em suas estruturas sejam causas de doenças, principalmente do câncer.
Sem dúvida, a compreensão dos exatos mecanismos de ação do sistema imunológico muito contribuirá para a elucidação de diversos pontos importantes para o entendimento da carcinogênese e, portanto, para novas estratégias de tratamento e de prevenção do câncer. As células que constituem os animais são formadas por três partes: a membrana celular, que é a parte mais externa da célula; o citoplasma, que constitui o corpo da célula; e o núcleo, que contem os cromossomas que por sua vez são compostos de genes. Os genes são arquivos que guardam e fornecem instruções para a organização das estruturas, formas e atividades das células no no organismo. Toda a informação genética encontra-se inscrita nos genes, numa "memória química" - o ácido desoxirribonucleico (DNA). É através do DNA que os cromossomas passam as informações para o funcionamento da célula.
Uma célula normal pode sofrer
alterações no DNA dos genes. É o que chamamos mutação
genética. As células cujo material genético foi alterado
passam a receber instruções erradas para as suas atividades.
As alterações podem ocorrer em genes especiais, denominados
protooncogenes, que a princípio são inativos em células
normais. Quando ativados, os protooncogenes transformam-se em oncogenes,
responsáveis pela malignização (cancerização)
das células normais. Essas células diferentes são
denominadas cancerosas.
|
sobe^
|
O Brasil continua a apresentar um quadro sanitário em que se combinam doenças ligadas à pobreza, típicas dos países em desenvolvimento, e doenças crônico-degenerativas, características dos países mais afluentes. Essa situação reflete, inquestionavelmente, as contradições do processo de desenvolvimento do País.
Analisando-se as taxas de mortalidade das macrorregiões do Brasil, o câncer é encontrado em diferentes posições, mas sempre incluído entre as primeiras causas de morte, ao lado das doenças do aparelho circulatório, causas externas, doenças do aparelho respiratório, afecções do período peri-natal e doenças infecciosas e parasitárias.
Vale adiantar que, exceto pela Região Sul, as causas externas foram, em 1994, o segundo maior grupo de causas de morte, no Brasil, e que, na Região Norte, as afecções peri-natais constituíram, neste mesmo ano, a terceira causa de morte por doença, superando as doenças infecto-parasitárias e as do aparelho respiratório.
Atualmente, o câncer se constitui na segunda causa de morte por doença, no Brasil, e, em 1994, os neoplasmas foram responsáveis por 10,86% dos 887.594 óbitos registrados, sendo que 53,81% dos óbitos por neoplasia ocorreram entre os homens e 46,05%, entre as mulheres. Somente na Região Nordeste, as neoplasias representam a terceira causa de morte por doença, consistindo de 6,34% dos óbitos atestados, ficando apenas 0,02 pontos percentuais depois das doenças infecciosas e parasitárias. Nas demais regiões, os neoplasmas seguem-se às doenças cárdio-vasculares, como causa de morte, e sua proporcionalidade aumenta à medida que se desloca para o sul: 7,83% (Região Norte), 9,89% (Região Centro-Oeste), 11,93% (Região Sudeste) e 15,19% (Região Sul).
Determinantes sociais do câncer
Os dados epidemiológicos disponíveis atualmente permitem configurar o câncer como problema de saúde pública no Brasil. Além da mudança de hábitos de vida da população, diversos fatores como o aumento da expectativa de vida, a industrialização, a urbanização e os avanços tecnológicos observados na área da saúde estão diretamente relacionados com o aumento do risco de desenvolvimento de câncer.
Fonte: Ministério da Saúde. Instituto Nacional de Câncer. Coordenação de Programas de Controle de Câncer - Pro-Onco. "O Problema do Câncer no Brasil". 4.Ed. Rio De Janeiro, 1997.|
sobe^
|
Câncer do colo do útero
No Brasil, estima-se que o câncer
do colo do útero seja o terceiro mais comum na população
feminina, sendo superado pelo câncer de pele não melanoma
e pelo de mama. Este tipo de câncer representa 10% de todos os tumores
malignos em mulheres. É uma doença que pode ser prevenida,
estando diretamente vinculada ao grau de subdesenvolvimento do país.
De acordo com dados absolutos sobre a incidência e mortalidade por câncer do Instituto Nacional de Câncer (INCA), o câncer de colo do útero foi responsável pela morte de 3.693 mulheres no Brasil em 1998. Para 2001, as Estimativas sobre Incidência e Mortalidade por Câncer prevêem 3.725 novos óbitos.
Fatores de risco
Vários são os fatores de risco identificados
para o câncer do colo do útero. Os fatores sociais, ambientais
e os hábitos de vida,
tais como baixas condições sócio-econômicas,
atividade sexual antes dos 18 anos de idade, pluralidade de parceiros
sexuais, vício de fumar (diretamente relacionado à quantidade
de cigarros fumados), parcos hábitos de higiene e o uso prolongado
de contraceptivos orais são os principais.
Estudos recentes mostram ainda que o vírus do papiloma humano (HPV) e o Herpesvírus Tipo II (HSV) têm papel importante no desenvolvimento da displasia das células cervicais e na sua transformação em células cancerosas. O vírus do papiloma humano (HPV) está presente em 94% dos casos de câncer do colo do útero.
Prevenção
Apesar do conhecimento cada vez maior nesta área,
a abordagem mais efetiva para o controle do câncer do colo do útero
continua sendo o rastreamento através do exame preventivo. É
fundamental que os serviços de saúde orientem sobre o que
é e qual a importância do exame preventivo, pois a sua realização
periódica permite reduzir em 70% a mortalidade por câncer
do colo do útero na população de risco.
O Instituto Nacional de Câncer tem realizado diversas campanhas educativas para incentivar o exame preventivo tanto voltadas para a população quanto para os profissionais da saúde.
Exame preventivo
O exame preventivo do câncer do colo do útero - conhecido popularmente como exame de Papanicolaou - é indolor, barato e eficaz, podendo ser realizado por qualquer profissional da saúde treinado adequadamente, em qualquer local do país, sem a necessidade de uma infra-estrutura sofisticada. Ele consiste na coleta de material para exame, que é tríplice, ou seja, da parte externa do colo (ectocérvice), da parte interna do colo (endocérvice) e do fundo do saco posterior da vagina. O material coletado é afixado em lâmina de vidro, corado pelo método de Papanicolau e, então, examinado ao microscópio.
Para a coleta do material introduz-se
um espéculo vaginal e procede-se à escamação
ou esfoliação da superfície do colo e da vagina com
uma espátula de madeira. Em mulheres grávidas, deve-se evitar
a coleta endocervical.
A fim de garantir a eficácia dos resultados,
a mulher deve evitar relações sexuais um dia antes do exame,
não usar duchas, medicamentos vaginais ou anticoncepcionais locais
nos três dias anteriores ao exame e não submeter-se ao exame
durante o período menstrual.
Quando fazer o preventivo?
Toda mulher com vida sexual ativa deve submeter-se a exame preventivo periódico, dos 20 aos 60 anos de idade. Inicialmente o exame deve ser feito a cada três anos. Se dois exames anuais seguidos apresentarem resultado negativo para displasia ou neoplasia, o exame pode passar a ser feito então a cada três anos.
O exame também deve ser feito nas seguintes eventualidades: período menstrual prolongado, além do habitual, sangramentos vaginais entre dois períodos menstruais, ou após relações sexuais ou lavagens vaginais. O exame deve ser feito dez ou vinte dias após a menstruação, pois a presença de sangue pode alterar o resultado. Mulheres grávidas também podem realizar o exame. Neste caso, são coletadas amostras do fundo-de-saco vagina posterior e da ectocérvice, mas não da endocérvice, para não estimular contrações uterinas.
Sintomas
Quando não se faz prevenção e o câncer do cólo do útero não é diagnosticado em fase inicial, ele progredirá, ocasionando sintomas. Os principais sintomas do câncer do colo do útero já localmente invasivo são o sangramento no início ou no fim da relação sexual e a ocorrência de dor durante a relação.
|
sobe^
|
O câncer de mama é provavelmente o mais temido pelas mulheres devido à sua alta freqüência e sobretudo pelos seus efeitos psicológicos, que afetam a percepção de sexualidade e a própria imagem pessoal. Ele é relativamente raro antes dos 35 anos de idade, mas acima desta faixa etária sua incidência cresce rápida e progressivamente.
Este tipo de câncer representa nos países ocidentais uma das principais causas de morte em mulheres. As estatísticas indicam o aumento de sua freqüência tantos nos países desenvolvidos quanto nos países em desenvolvimento. Segundo a Organização Mundial da Saúde (OMS), nas décadas de 60 e 70 registrou-se um aumento de 10 vezes em suas taxas de incidência ajustadas por idade nos registros de câncer de base populacional de diversos continentes. Tem-se documentado também o aumento no risco de mulheres migrantes de áreas de baixo risco para áreas de risco alto. Nos Estados Unidos, a Sociedade Americana de Cancerologia indica que uma em cada 10 mulheres tem a probabilidade de desenvolver um câncer de mama durante a sua vida.
No Brasil, o câncer de mama é o que mais causa mortes entre as mulheres. Em 1998, foram registrados 8.044 mortes decorrentes deste tipo de câncer. Dos 305.330 novos casos de câncer com previsão de serem diagnosticados em 2001, o câncer de mama será o principal a atingir a população feminina, sendo responsável por 31.590 novos casos.
Sintomas
O sintoma do câncer de mama já localmente detectável ao exame físico é o aparecimento de nódulo ou caroço no seio, com ou sem irritação e dor no local.
Fatores de risco
As causas de câncer de mama são ainda desconhecidas. O histórico familiar constitui o fator de risco mais importante, especialmente se o câncer ocorreu na mãe ou em irmã, se foi bilateral e se desenvolveu antes da menopausa. Outro fator de risco é a exposição à radiação ionizante antes dos 35 anos.
A menopausa tardia (além dos 50 anos, em média) está associada a uma maior incidência, assim como a primeira gravidez após os 30 anos de idade. No entanto, ainda não está comprovado se a mulher que retarda intencionalmente a gravidez para depois dos 30 anos tem maior risco de que aquelas cuja gravidez não pôde ocorrer espontaneamente.
Continua sendo alvo de muita controvérsia o uso de contraceptivos orais no que diz respeito à sua associação com o câncer de mama. Aparentemente, certos subgrupos de mulheres, com destaque para as que usaram pílulas com dosagens elevadas de estrogênios ou por longo período de tempo, têm maior risco. Outro fator de risco é a ingestão regular de álcool, mesmo que em quantidade moderada, que gera um aumento moderado do risco de câncer de mama.
Detecção precoce
As formas mais eficazes para detecção precoce do câncer de mama são o auto-exame das mamas, o exame clínico e a mamografia. As pesquisas indicam um impacto significativo do auto-exame das mamas - AEM na detecção precoce do câncer de mama, registrando-se tumores primários menores e menor número de linfonodos axilares invadidos pelo tumor (ou por células neoplásicas) nas mulheres que fazem este exame regularmente. A sobrevida em cinco anos tem sido de 75% entre praticantes do AEM contra 57% entre as não-praticantes. Esta vantagem na sobrevida persiste quando se ajusta por idade, método de detecção, histórico familiar e demora na aplicação do tratamento.
O auto-exame das mamas
O auto-exame das mamas deve ser realizado uma vez por mês. A melhor época é uma semana após a menstruação. Para as mulheres que não menstruam mais o auto-exame deve ser feito em um mesmo dia de cada mês à sua livre escolha, como por exemplo todo dia 15. As mulheres devem estar alertas para as seguintes observações:
- As mamas nem sempre são rigorosamente iguais
- O auto-exame não substitui o exame clínico de rotina, que deve ser anual para mulheres acima de 50 anos de idade
- A presença de um nódulo mamário não é obrigatoriamente indicadora de neoplasia maligna
- Em 90% dos casos é a própria mulher quem descobre alterações em sua mama.
No auto-exame, as mulheres devem procurar:
- Diante do Espelho:
-
- Deformação ou alterações no formato das mamas
-
- Abaulamentos ou retrações
-
- Ferida ao redor do mamilo
- No Banho ou Deitada:
- Caroços nas mamas ou axilas
- Secreção pelos mamilos
O exame clínico das mamas
O exame clínico é feito
por um profissional da saúde treinado, que faz uma avaliação
sistematizada das mamas. A eficiência do exame é proporcional
ao grau de habilidade e experiência do profissional para detectar
qualquer anormalidade nas mamas examinadas. Ele deve ser realizado anualmente,
e o médico indicará a necessidade de mamografia.
A mamografia
A mamografia é o exame radiológico dos tecidos moles das mamas e é considerado um dos mais importantes procedimentos para o rastreio do câncer ainda impalpável de mama. A sensibilidade da mamografia é alta, ainda que, na maioria dos estudos feitos, sejam registradas perdas entre 10 a 15% dos casos de câncer detectáveis ao exame físico. A sensibilidade da prova é muito menor em mulheres jovens. A mamografia, devido à sua pouca eficácia em mulheres com menos de 40 anos e mais de 70, em termos epidemiológicos e de saúde pública, não deve ser utilizada em programas maciços, e sim ser indicada no seguimento das mulheres de alto risco ou com suspeitas de doenças mamárias.
O rastreamento do câncer de mama feito pela mamografia, com periodicidade de um a três anos, reduz significativamente a mortalidade em mulheres de 50 a 70 anos. Nas mulheres com menos de 50 anos, existe pouca evidência deste benefício. O Instituto Nacional de Câncer recomenda que o Exame Clínico das Mamas - ECM seja realizado a cada três anos pelas mulheres com menos de 35 anos, a cada dois anos pelas mulheres entre 35 e 39 anos e anualmente pelas mulheres entre 40 e 49 anos. As mulheres na faixa etária entre 50 e 70 anos devem submeter-se ao exame anual ou semestralmente, sendo a mamografia indicada em casos suspeitos e de alto risco.
As recomendações do Instituto Nacional de Câncer
|
Idade |
AEM |
ECM |
Mamografia |
|
acima de 35 suspeita |
mensal |
pelo menos a cada 2 anos |
pelo menos a cada 2 anos |
|
35 a 39 suspeita |
mensal |
pelo menos a cada 2 anos |
só se houver |
|
40 a 49 anos |
mensal |
anual |
só se houver |
|
50 anos ou mais |
mensal |
1 a 2 vezes por ano |
só se houver |
|
sobe^
|
O câncer de próstata representa um sério problema de saúde pública no Brasil, em função de suas altas taxas de incidência e mortalidade. Ele é o segundo mais comum em homens, só sendo superado pelo câncer de pele não melanoma. Segundo as Estimativas de Incidência e Mortalidade Por Câncer no Brasil, do Instituto Nacional de Câncer, deverão ocorrer 20.820 novos casos de câncer de próstata em 2001.
Enquanto a incidência está ligada às características demográficas da população, a mortalidade alta é causada pelo retardo do diagnóstico, que favorece a ocorrência de tumores com alta capacidade biológica de invasão local e de disseminação para outros órgãos. Tais tumores são incuráveis quando tratados em fase metastásica.
O câncer de próstata atinge principalmente os homens acima de 50 anos de idade. O aumento de sua incidência na população é também uma decorrência do aumento da expectativa de vida do brasileiro verificada ao longo deste século, cuja tendência é ultrapassar os 70 anos no ano 2020.
Na maioria dos casos, o tumor apresenta um crescimento lento, de longo tempo de duplicação, levando cerca de 15 anos para atingir 1 cm� e independe do crescimento normal da glândula, o que faz com que alterações miccionais possam inexistir. Por este motivo, o exame periódico deve ser realizado, mesmo que não existam sintomas, para que o câncer possa ser detectado precocemente, com maiores chances de tratamento e cura.
Sintomas
Os principais sintomas do câncer de próstata são o hábito de levantar várias vezes à noite para urinar, dificuldades no ato de urinar e dor à micção.
Fatores de risco
Os antecedentes familiares têm particular importância, pois elevam o risco em três vezes ou mais para os descendentes de doentes de câncer de próstata. Quanto aos fatores ambientais, existem muitas relações possíveis, entre as quais com substâncias químicas utilizadas na indústria de fertilizantes, ferro, cromo, cádmio borracha e chumbo, embora não seja comprovada a correlação entre esses fatores e uma maior incidência do câncer de próstata.
Dietas ricas em gordura animal podem aumentar as taxas de androgênios e estrogênios e relacionar-se com o aumento dos tumores da próstata, ao contrário da gordura vegetal e dos frutos do mar. Calcula-se que cerca de 75% a 80% dos tumores não se expressam clinicamente, e apenas 20% a 25% manifestarão sintomas. Destes, 10% são focais, 40% são iniciais e talvez curáveis e 50% são avançados. Estes números variam com a maior ou menor possibilidade de detecção precoce da doença. Os tumores encontrados nas necropsias são geralmente pequenos, bem diferenciados e estão confinados à glândula, ao contrário do que ocorre com os homens que morrem de câncer de próstata, que portam tumores grandes ou invasivos.
O retardo do diagnóstico prende-se a diversos fatores: a falta de informação da população leiga, que mantém crenças ultrapassadas e negativas sobre o câncer e seu prognóstico; a falta de alerta dos profissionais da saúde para o diagnóstico precoce dos casos; o preconceito contra o câncer e contra o toque retal; a inexistência de um exame específico e sensível que possa detectar tumor em fase microscópica e a falta de rotinas abrangentes programadas nos serviços de saúde públicos e privados que favoreçam a detecção do câncer, inclusive o de próstata.
Diagnóstico precoce
A detecção do câncer de próstata é feita pelo exame clínico (toque retal) e da dosagem de substâncias produzidas pela próstata: a fração prostática da fosfatase ácida (FAP) e o antígeno prostático específico (PSA, sigla em inglês), que podem sugerir a existência da doença e indicarem a realização de ultra-sonografia pélvica (ou prostática trans-retal se disponível). Esta ultra-sonografia, por sua vez, poderá mostrar a necessidade de se realizar a biopsia prostática transretal. O toque retal permite detectar nódulos pequenos, menores que 1,5 cm3, e avaliar a extensão local da doença. Sua realização periódica é a melhor forma de se reduzir a mortalidade por câncer de próstata.
Quando fazer o exame?
Homens de 50 a 70 anos de idade devem
submeter-se anualmente ao exame físico, incluindo-se o toque retal
e a dosagem do antígeno prostático específico (PSA).
Os homens de 40 a 50 anos de idade devem seguir as mesmas recomendações
quando há história familiar de câncer de próstata.
Para os homens que apresentarem alteração prostática
ao toque retal, dosagem da FAP três vezes maior do que a normal
e dosagem do PSA acima de 10 ng/ml, indica-se a ultra-sonografia prostática
trans-retal ou pélvica e a biópsia prostática.
Tratamento
A cirurgia é o tratamento indicado para tumores localizados; ela apresenta risco de causar impotência ou incontinência urinária. A hormonioterapia e a radioterapia reduzem o câncer, mas ele geralmente volta em alguns anos, verificando-se também o risco de impotência com estes tratamentos.
|
sobe^
|
O melanoma cutâneo é um tipo de câncer que tem origem nos melanócitos (células produtoras da melanina, substância que determina a cor da pele) e que predomina em adultos. Sua mortalidade vem aumentando nas populações brancas de ambos os sexos, em várias partes do mundo. Nos Estados Unidos, foi o câncer de aumento mais expressivo, tendo sua incidência quase triplicada nas últimas quatro décadas. No Brasil, a incidência de melanoma obtida a partir dos Registros de Câncer de Base Populacional de São Paulo, Porto Alegre, Recife e Fortaleza para os anos de 1978 a 1982 variou de 4,0 a 1,3 por 100 mil habitantes.
Fatores de risco
Os fatores de risco em ordem de importância são a sensibilidade ao sol (queimadura pelo sol e não bronzeamento), a pele clara, a exposição excessiva ao sol, a história prévia de câncer de pele, história familiar de melanoma, nevo congênito (pinta escura), maturidade (após 15 anos de idade a propensão para este tipo de câncer aumenta), xeroderma pigmentoso (doença congênita que se caracteriza pela intolerância total da pele ao sol, com queimaduras externas, lesões crônicas e tumores múltiplos) e nevo displásico (lesões escuras da pele com alterações celulares pré-cancerosas).
Diagnóstico clínico
O melanoma tem como sintomas o aparecimento de lesões cutâneas pigmentadas, com mais de 0,6 cm de diâmetro, assimétricas, com bordos irregulares, apresentando crescimento e alteração de cor, ulceração ou sangramento. Ele pode se manifestar ainda por meio de alteração de cor ou tamanho de lesões congênitas.
A coloração pode variar do castanho-claro passando por vários matizes chegando até à cor negra (melanoma típico) ou apresentar área com despigmentação (melanoma com área de regressão espontânea) O crescimento ou alteração da forma é progressivo e se faz no sentido horizontal ou vertical.
Na fase de crescimento horizontal (superficial), a neoplasia invade a epiderme, podendo atingir ou não a derme papilar superior. No sentido vertical, o seu crescimento é acelerado através da espessura da pele, formando nódulos visíveis e palpáveis.
Tratamento
A cirurgia é o tratamento mais indicado. A radioterapia e a quimioterapia também podem ser utilizadas dependendo do estágio do câncer. Quando há metástase, o melanoma é incurável na maioria dos casos. A estratégia de tratamento para a doença avançada deve ter então como objetivo aliviar os sintomas e melhorar a qualidade de vida do paciente.
|
sobe^
|
Conversando com o seu filho sobre câncer
O período que se segue ao diagnóstico de câncer atinge a família inteira e exige uma grande adaptação por parte das pessoas que estão envolvidas com o doente. É um momento em que muitas decisões precisam ser tomadas: qual opção de tratamento escolher; como reorganizar a rotina doméstica, o orçamento familiar, a distribuição de tarefas; como lidar com os sentimentos provocadas pelo conhecimento do diagnóstico, se os filhos deverão ou não saber; como, o que e quem falará com eles.
Conversar com uma criança a
respeito de um familiar que está com câncer tem sido uma
tarefa difícil para muitos pais, por estarem tão preocupados
e emocionalmente abalados que não se sentem aptos a falar com o
filho e tampouco preparados para ajudá-lo a lidar com a notícia
da doença.
Por que contar?
Seu filho tem o direito de saber a respeito de qualquer assunto que afete a família da qual ele faz parte. Quando a verdade lhe é omitida, ele poderá sentir-se isolado, excluído das questões familiares. As crianças têm suas "antenas ligadas" que "captam" o clima pesado do ambiente. Mesmo que nada lhes seja dito, elas percebem que algo não vai bem. Se não sabem do que se trata, só poderão contar com a sua própria imaginação para tentar explicar o que está acontecendo. Suas fantasias podem ser ainda piores do que a realidade.
Pode ser que seu filho venha a conhecer a verdade por outras pessoas, que poderão lhe passar uma versão distorcida da realidade.
Ciente da verdade, seu filho terá a chance de lhe fazer perguntas sempre que surgirem dúvidas e poderá ser confortado quando sentir medo. Por mais que você queira, não há como proteger seu filho contra tristezas, mas vocês podem compartilhar os momentos tristes, apoiando-se mutuamente. Muitos pais se surpreendem ao verificar que a criança, muitas vezes, lida com a realidade com muito mais facilidade do que os adultos, que acabam sendo consolados por ela.
Quem deve contar?
Você! Quem, senão você,
conhece as características individuais do seu filho? É em
você que ele confia, é com você que ele sabe que poderá
sempre contar.
Se, no decorrer da conversa, você chorar, não
se preocupe; seu filho se sentirá à vontade para chorar
também, se desejar. Não é preciso se fazer de forte;
não adianta revelar a verdade e esconder seus sentimentos. Mas,
se você sente que, neste momento, não está mesmo em
condições de ter uma boa conversa com o seu filho, deixe
esta tarefa para algum parente ou amigo em quem você e seu filho
confiem e tenham uma relação próxima.
Quando contar?
Pode parecer mais conveniente deixar esta conversa para depois. Afinal, há tantas providências a serem tomadas, que, neste momento, falar com a criança parece não ser tão importante. Procure resistir à tentação de protelar uma conversa franca e esclarecedora com o seu filho. Quanto antes ele souber o que está acontecendo, tanto melhor para todos. Logo após o diagnóstico, nem você sabe ainda o que virá pela frente; Conte o que você sabe, de forma objetiva, em uma linguagem que ele possa compreender.
Como contar?
Use uma linguagem simples e adequada,
escolhendo palavras que já façam parte do vocabulário
do seu filho. Respeite os sentimentos e opiniões da criança;
incentivá-la a expressar o que está pensando e sentindo
é uma das melhores maneiras de ajudá-la a enfrentar e elaborar
os assuntos difíceis da vida. Responda às suas perguntas,
à medida que elas forem surgindo. Seja honesto com relação
àquilo que você não sabe. Procure não distorcer
a verdade, com a intenção de evitar perguntas difíceis
ou embaraçosas. O mais importante não é "falar tudo"
ou "ter todas as respostas" e, sim, mostrar-se como uma pessoa em quem
se pode confiar. Respostas falsas ou evasivas costumam desencorajar outras
perguntas e podem levar a criança a imaginar algo muito pior do
que a verdade.
|
sobe^
|
Suporte psicológico no tratamento de câncer
* Por Lenise Brandão e Márcia Belas
Dentre as possíveis intervenções na área da Psico-oncologia podemos destacar o acompanhamento de pessoas com câncer durante o período de tratamento cirúrgico, rádio e/ou quimioterápico, visando levá-las a assumir uma participação ativa e responsável no tratamento, além de trabalhar suas expectativas em relação ao mesmo. Percebemos que em nossa cultura o câncer é visto como uma das doenças mais ameaçadoras, muito temido pelos efeitos colaterais negativos. A cirurgia é muitas vezes associada à idéia de mutilação podendo gerar uma significativa alteração na imagem que a pessoa faz de si mesma. Na quimioterapia, perda de cabelo, fadiga e sintomas gastrointestinais, são enfatizados em detrimento do lado positivo do processo de recuperação. E com relação à radioterapia, a radioatividade ficou associada no imaginário popular à destruição e seqüelas graves como em Hiroshima e Chernobyl.
Num estudo desenvolvido nos Estados Unidos, achados significativos mostraram que uma atitude positiva em relação ao tratamento possibilitava, mais do que a gravidade da doença, a previsão de uma melhor resposta ao mesmo. Além disso, as pessoas que viam positivamente seus tratamentos apresentavam menos efeitos colaterais e/ou maior tolerância a eles, o que se refletia numa melhor qualidade de vida mesmo durante esse período.
Por outro lado, torna-se por vezes difícil de se distinguir os efeitos colaterais inevitáveis organicamente daqueles influenciados pelas expectativas e crenças negativas associadas ao tratamento. Como exemplos mais significativos podemos citar a náusea, a fadiga e a perda de apetite. Diante da relevância do papel da mente e das emoções na recuperação do câncer, a questão que se coloca é de que maneira podemos direcioná-los mais efetivamente como suporte durante o processo de recuperação do paciente. Esta é uma das contribuições oferecidas pela Psico-oncologia.
* Lenise Brandão (tel.: 2705-5467) e Márcia
Belas (tel.: 2705-2409) são Psicólogas.
|
sobe^
|